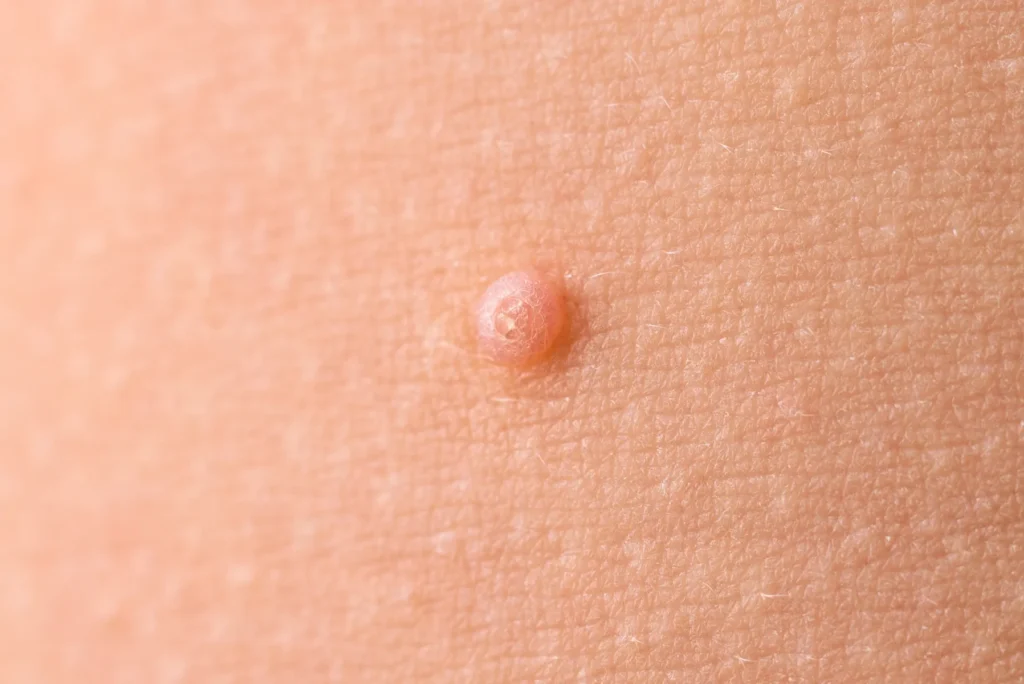
În dermatologie, puține afecțiuni sunt la fel de frecvente și, în același timp, la fel de sâcâitoare ca papiloamele cutanate. Aproape fiecare adult va dezvolta, la un moment dat în viață, cel puțin o astfel de excrescență. Ele apar insidios: mici “bubițe” de culoarea pielii sau ușor pigmentate, care atârnă pediculat (ca o bobiță legată de un picioruș subțire) în zonele unde pielea formează pliuri sau unde există frecare constantă.
Pacienții le observă de obicei dimineața, în oglindă, sau le simt la duș. Încep ca o problemă estetică minoră – un mic punct pe gât sau sub braț. Însă, în timp, comportamentul lor devine frustrant: se agață în lănțișoare, se irită de la gulerul cămășii sau de la breteaua sutienului, sângerează dacă sunt traumatizate și, cel mai alarmant, par să se înmulțească peste noapte. Ceea ce a început ca o leziune solitară devine o “colonie” inestetică ce acoperă laturile gâtului, axilele sau zona inghinală.
Deși sunt considerate tumori benigne (necanceroase), prezența lor indică adesea dezechilibre interne subtile sau o infecție virală activă a pielii. Automedicația, metodele băbești (legarea cu ață, aplicarea de oțet sau usturoi) sau smulgerea lor sunt practici extrem de periculoase care pot duce la infecții grave și cicatrici urâte. Acest ghid complet își propune să explice diferența dintre un simplu fibrom și un papilom viral, să demistifice cauzele reale ale apariției lor (inclusiv legătura surprinzătoare cu diabetul) și să prezinte metodele medicale, rapide și sigure, de a scăpa de ele definitiv.
Ce sunt, de fapt, aceste excrescențe? Clarificarea termenilor
În limbajul popular, orice “carne crescută” pe piele este numită papilom sau neg. Medical însă, facem o distincție clară între două entități care arată similar, dar au cauze ușor diferite:
Acestea sunt cauzate direct de infecția cu Human Papilloma Virus (HPV), tulpini cu risc scăzut (non-oncogene). Virusul infectează stratul superficial al pielii (epidermul) și determină o creștere excesivă a celulelor. Au o suprafață neregulată, “zimțată” (verucoasă) la microscop și sunt contagioase. Se pot răspândi de la o zonă a corpului la alta prin atingere (autoinoculare).
Acestea sunt cele mai frecvente. Sunt mici tumorete benigne formate din fibre de colagen și vase de sânge, acoperite de epiderm. Deși nu sunt cauzate direct de un virus în toate cazurile, ele sunt asociate frecvent cu frecarea mecanică și cu factori metabolici. Totuși, distincția vizuală este greu de făcut de către pacient, iar tratamentul este similar.
Indiferent de cauză, localizarea lor predilectă este în zonele de intertrigo (pliuri):
- Gâtul și decolteul: Zona preferată, din cauza frecării gulerelor și a bijuteriilor.
- Axilele: Mediul cald și umed favorizează macerarea pielii și penetrarea virusului.
- Zona submamară: La femei, sub sâni, din cauza transpirației și a frecării sutienului.
- Pleoapele: Papiloamele filiforme apar adesea pe marginea pleoapelor, jenând vederea.
De ce apar și de ce se înmulțesc? Factorii declanșatori
Mulți pacienți sunt convinși că papiloamele “au ieșit” pentru că au purtat o haină sintetică sau pentru că au transpirat. Deși acești factori contribuie, rădăcina problemei este mai complexă. Înmulțirea lor explozivă (papilomatoza) are la bază trei mecanisme principale.
Dacă leziunea este virală (HPV), ea funcționează ca o mică fabrică de virusuri. Când pacientul poartă un lănțișor care freacă papilomul, acesta produce micro-leziuni invizibile pe pielea din jur. Virusul migrează din papilomul “mamă” în aceste micro-fisuri și însămânțează noi colonii. Același lucru se întâmplă când pacientul se scarpină, se bărbierește sau folosește prosoape aspre. Prin frecare, virusul este “întins” pe piele, ducând la apariția a zeci de noi leziuni dispuse adesea liniar, pe traiectul zgârieturii.
2. Rezistența la Insulină și Sindromul Metabolic
Aceasta este o cauză medicală majoră, adesea ignorată. Studiile dermatologice au arătat o corelație directă între numărul de acrocardoane (skin tags) și nivelul de insulină din sânge. Insulina este un hormon de creștere. Când o persoană are rezistență la insulină (prediabet), pancreasul pompează cantități mari de hormon pentru a ține glicemia sub control. Acest exces de insulină care circulă în sânge stimulează receptorii din piele (IGF-1), forțând celulele să se dividă excesiv. Așadar, o “explozie” de papiloame pe gât poate fi primul semn vizibil al unui diabet zaharat incipient sau al sindromului metabolic, mult înainte ca analizele de sânge să se modifice dramatic.
3. Frecarea cronică și Obezitatea
Țesutul adipos în exces creează pliuri cutanate profunde. Pielea se freacă de piele, bariera cutanată se rupe, iar transpirația acidă macerează zona. Acest mediu este ideal pentru proliferarea fibroamelor moi. Scăderea în greutate duce adesea la oprirea apariției de noi leziuni.
Mituri periculoase: Ce să NU faceți acasă
Disperarea estetică împinge pacienții către soluții “tradiționale” care, din păcate, fac mai mult rău decât bine. Internetul abundă de sfaturi periculoase care pot transforma o problemă benignă într-o urgență chirurgicală.
Legarea cu ață sau fir de păr
Este cea mai veche și mai riscantă metodă. Teoria este că, dacă strangulăm baza papilomului, acesta nu mai primește sânge, se necrozează (moare) și cade. Realitatea: Papilomul se necrozează, dar devine un țesut mort, gangrenos, care rămâne atașat de corp timp de câteva zile. Acest țesut putred este un magnet pentru bacterii. Infecția se poate extinde rapid la pielea din jur (celulită infecțioasă), provocând durere intensă, roșeață și necesitatea antibioticelor. Mai mult, baza rămasă se vindecă vicios, lăsând o cicatrice inestetică.
Soluțiile acide (Oțet de mere, Rostopască, Acid Salicilic)
Aplicarea de substanțe caustice pe o leziune pediculată este “ruletă rusească”. Este imposibil să aplicați acidul strict pe papilom fără a atinge pielea sănătoasă din jur. Realitatea: Rezultatul este adesea o arsură chimică pe o zonă largă (gât, decolteu), care se vindecă greu și lasă pete pigmentare (maronii) sau cicatrici albe permanente. În plus, iritarea chimică a unui nev (aluniță) confundat cu un papilom este extrem de periculoasă.
Smulgerea sau tăierea cu foarfeca
Aceasta provoacă o sângerare abundentă, greu de oprit, deoarece papiloamele sunt vascularizate. Riscul de suprainfecție este major.
Diagnosticul corect: Aluniță sau Papilom?
Înainte de orice procedură de îndepărtare, medicul dermatolog trebuie să se asigure de natura leziunii. Nu tot ce crește pe piele este papilom. Există nevi (alunițe) dermici care sunt ieșiți în relief, moi și de culoarea pielii, semănând perfect cu un papilom. Dacă ardeți sau tăiați o aluniță crezând că este un papilom, riscurile oncologice sunt reale. De asemenea, neurofibroamele (tumorete ale nervilor) pot arăta similar.
Diagnosticul se face prin dermatoscopie. Medicul privește leziunea cu o lupă specială care luminează structurile profunde. Doar dacă structura este clar benignă (fără rețea pigmentară atipică), se poate proceda la îndepărtare. Dacă aveți multiple leziuni și doriți o evaluare sigură, puteți programa un consult de dermatologie în Baia Mare, unde harta dermatoscopică va clarifica diagnosticul.
Metode medicale de îndepărtare: Rapide, Sigure, Estetice
Obiectivul tratamentului medical este îndepărtarea completă a leziunii cu minim de durere și, crucial, cu un rezultat estetic impecabil (fără semne).
1. Electrocauterizarea și Radiofrecvența (Standardul de Aur)
Aceasta este metoda preferată de dermatologi pentru papiloamele de pe gât și axilă.
- Procedura: Se aplică o cremă anestezică sau se face o mică injecție cu lidocaină la baza leziunii (pentru cele mari). Cu ajutorul unei anse fine prin care trece curent de radiofrecvență, medicul secționează pediculul papilomului și coagulează instantaneu vasele de sânge.
- Avantaje: Precizie milimetrică. Nu există sângerare. Nu se atinge pielea din jur. Vindecarea se face cu o mică crustă care cade în 5-7 zile, lăsând pielea roz, care se uniformizează rapid.
- Timp: Se pot îndepărta zeci de papiloame într-o singură ședință de 20-30 de minute.
2. Laserul CO2
Funcționează pe principiul vaporizării țesutului cu lumină. Este o metodă excelentă, foarte precisă, care reduce riscul de cicatrici. Este ideală pentru papiloamele foarte mici și numeroase sau pentru cele situate în zone delicate (pleoape).
3. Crioterapia (Azotul Lichid)
Presupune “înghețarea” leziunii. Deși eficientă pentru verucile vulgare (negii de pe mâini/tălpi), pentru papiloamele fine de pe gât poate fi mai puțin precisă. Frigul se poate extinde pe pielea sănătoasă, lăsând uneori pete albe (hipopigmentare) temporare. Este o opțiune bună pentru pacienții care au fobie de ace sau curent electric.
4. Excizia chirurgicală (Shave excision)
Pentru papiloamele gigante (acrocardoane mari, vechi), care au o bază largă, medicul poate folosi bisturiul pentru a tăia leziunea la nivelul pielii, urmată de hemostază chimică. Piesa excizată poate fi trimisă la examen histopatologic pentru confirmare.
Pentru pacienții din Satu Mare, accesul la aceste tehnologii este acum facil. În cadrul clinicii de dermatologie din Satu Mare, medicii utilizează echipamente de radiofrecvență de ultimă generație pentru a curăța zonele afectate într-o singură vizită.
Îngrijirea post-procedură: Cum prevenim semnele?
După ce papiloamele au fost îndepărtate, pielea rămâne cu mici cruste punctiforme. Îngrijirea lor este simplă, dar esențială pentru un rezultat estetic perfect.
- Nu rupeți cojițele: Lăsați crustele să cadă singure. Smulgerea lor prematură duce la cicatrici adâncite.
- Igiena: Spălați zona normal, cu apă și săpun blând, prin tamponare. Nu frecați cu prosopul.
- Fotoprotecția: Aceasta este regula de aur. Pielea proaspăt vindecată este roz și extrem de sensibilă la soare. Dacă expuneți gâtul la soare imediat după procedură, punctele roz se vor pigmenta și vor deveni maro (hiperpigmentare post-inflamatorie). Folosiți cremă cu SPF 50+ pe gât timp de 4-6 săptămâni după tratament sau purtați eșarfe.
- Creme reparatoare: Medicul vă poate prescrie creme cicatrizante pe bază de zinc, acid hialuronic sau sucralfat pentru a grăbi vindecarea.
Prevenția: Cum oprim recidiva?
Odată curățată zona, cum ne asigurăm că nu se umple din nou de papiloame în 6 luni? Deși predispoziția genetică nu poate fi schimbată, factorii favorizanți pot fi controlați.
- Reducerea frecării: Evitați lănțișoarele groase, metalice, purtate zilnic, dacă observați că vă irită. Alegeți haine cu guler moale și evitați materialele sintetice care nu lasă pielea să respire în zona axilei.
- Controlul greutății: Scăderea în greutate reduce pliurile cutanate și transpirația, eliminând mediul propice dezvoltării papiloamelor.
- Verificarea glicemiei: Dacă aveți o explozie de papiloame, faceți un control al glicemiei și al hemoglobinei glicozilate. Tratarea rezistenței la insulină (prin dietă și sport) poate încetini dramatic apariția de noi leziuni cutanate.
- Imunitatea: Un sistem imunitar puternic ține virusul HPV sub control. Odihna, alimentația bogată în vitamine și evitarea stresului cronic sunt factori cheie.
Concluzie: O problemă mică, cu soluție simplă
Papiloamele virale de pe gât și axilă nu sunt o fatalitate și nici un semn de bătrânețe care trebuie acceptat resemnat. Sunt leziuni benigne, dar contagioase și inestetice, care vă pot afecta imaginea de sine și confortul zilnic.
Vestea bună este că, dintre toate afecțiunile dermatologice, aceasta este una dintre cele mai ușor de rezolvat. Nu vă mai chinuiți cu soluții acide acasă și nu vă ascundeți gâtul sub eșarfe. O vizită scurtă la dermatolog vă poate scăpa de zeci de leziuni într-o singură ședință, redându-vă pielea netedă și curată. Este un act de igienă și de îngrijire personală care merită făcut periodic.