În universul ginecologiei, termenul de “polip” este unul dintre cei mai frecvenți întâlniți pe buletinele de ecografie sau în urma unui examen clinic de rutină. Deși cuvântul în sine sună adesea alarmant pentru paciente, în marea majoritate a cazurilor, polipii sunt formațiuni benigne (non-canceroase). Totuși, localizarea lor face o diferență majoră în ceea ce privește simptomatologia, riscurile și modul în care sunt tratați.
Cea mai mare confuzie apare între polipii cervicali și polipii uterini (endometriali). Deși ambele tipuri sunt excrescențe ale mucoasei, ele se dezvoltă în zone diferite ale aparatului reproductiv feminin. Înțelegerea diferențelor dintre aceste două entități este esențială pentru orice femeie, deoarece simptomele lor se pot suprapune, mascând uneori probleme care necesită o intervenție promptă.
În acest ghid extins, vom analiza anatomia, cauzele, metodele de diagnostic și soluțiile moderne de tratament pentru fiecare tip de polip, oferindu-vă claritatea necesară pentru a gestiona sănătatea dumneavoastră reproductivă cu încredere și fără teamă nejustificată.
Anatomia și localizarea
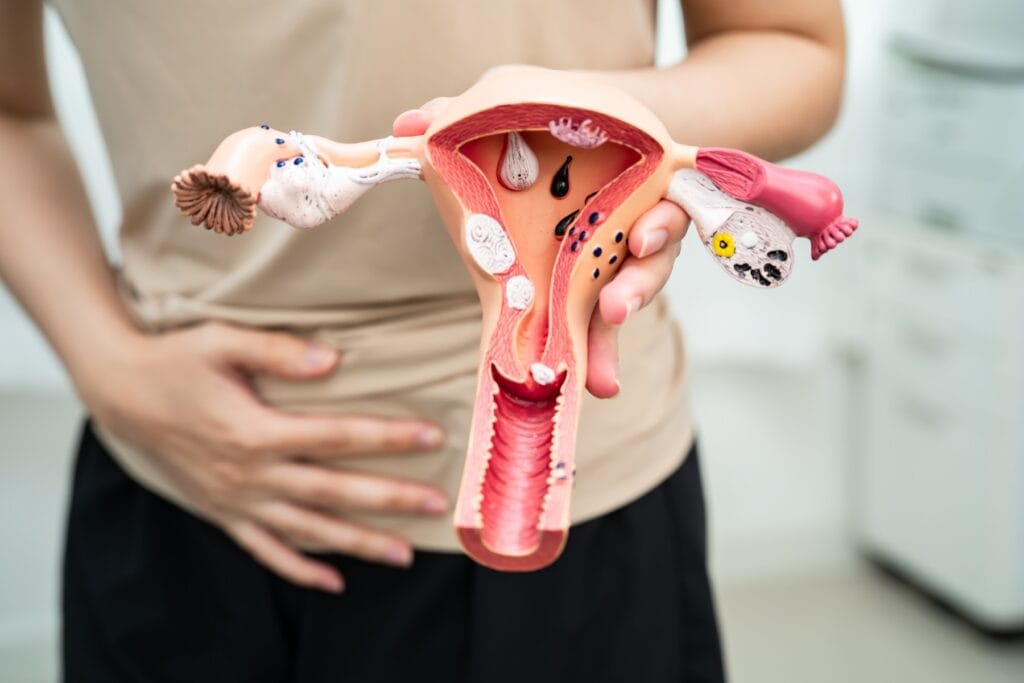
Pentru a înțelege diferența, trebuie să vizualizăm structura uterului. Uterul este compus din două părți principale: corpul uterin (partea superioară, unde se dezvoltă sarcina) și colul uterin (cervixul, partea inferioară, “gâtul” care face legătura cu vaginul).
Polipii cervicali sunt formațiuni care cresc pe suprafața colului uterin sau în interiorul canalului cervical. Aceștia sunt adesea vizibili cu ochiul liber în timpul unui consult ginecologic obișnuit cu speculul, apărând ca niște formațiuni roșiatice sau violacee, de formă alungită, care atârnă prin orificiul extern al colului.
Polipii uterini, numiți și polipi endometriali, se dezvoltă mult mai sus, în interiorul cavității uterine. Aceștia iau naștere din endometru, adică din mucoasa care căptușește interiorul uterului și care se elimină lunar prin menstruație. Spre deosebire de cei cervicali, polipii uterini sunt invizibili la un examen clinic simplu și necesită investigații imagistice pentru a fi depistați.
Dacă observați sângerări anormale sau disconfort, primul pas este întotdeauna un examen clinic amănunțit. O programare pentru un consult de ginecologie în Baia Mare sau în localitatea dumneavoastră poate elucida rapid localizarea oricărei formațiuni suspecte.
De ce apar polipii? Mecanismele hormonale și inflamatorii
Deși cauza exactă a apariției polipilor nu este întotdeauna pe deplin înțeleasă, medicina a identificat câțiva factori declanșatori majori care favorizează creșterea acestor țesuturi.
Polipii endometriali sunt strâns legați de echilibrul hormonal. Estrogenul este hormonul care “hrănește” endometrul, determinându-l să se îngroașe în fiecare lună. Atunci când există un exces de estrogen (dominanță estrogenică) sau o sensibilitate crescută a receptorilor locali, mucoasa poate crește exagerat într-un anumit punct, formând un polip. Aceasta explică de ce polipii uterini sunt mai frecvenți la femeile aflate în premenopauză sau la cele care urmează tratamente hormonale fără protecție progesteronică.
În cazul polipilor cervicali, pe lângă influența hormonală, inflamația cronică joacă un rol crucial. Infecțiile vaginale repetate, netratate corespunzător, sau iritațiile cronice ale colului uterin pot stimula diviziunea celulară anormală. Vasele de sânge de la nivelul colului se dilată, iar mucoasa se “revarsă” sub forma acestor excrescențe. De asemenea, congestia vasculară locală este un factor favorizant des întâlnit în perioada reproductivă.
Simptomatologia: Cum ne dăm seama că ceva nu este în regulă?
De multe ori, polipii sunt “tăcuți” și sunt descoperiți întâmplător. Totuși, atunci când devin simptomatici, semnalele pe care le trimit sunt destul de clare, deși pot varia ușor în funcție de localizare.
Cea mai comună manifestare a unui polip cervical este sângerarea post-coitală (sângerarea după contactul sexual). Deoarece polipul este situat pe col și este foarte bogat în vase de sânge fragile, orice atingere mecanică îl poate face să sângereze. De asemenea, acești polipi pot provoca o secreție vaginală albicioasă sau gălbuie (leucoree) mai abundentă, din cauza mucusului pe care îl produc.
Polipii endometriali se manifestă în special prin perturbarea ciclului menstrual. Sângerările între menstre (spotting), menstruațiile prelungite sau neobișnuit de abundente (menoragia) sunt simptome clasice. La femeile aflate la menopauză, orice sângerare vaginală, indiferent cât de mică, trebuie investigată imediat, deoarece polipul endometrial este una dintre cele mai frecvente cauze, dar și o potențială sursă de leziuni maligne în această etapă a vieții.
Uneori, simptomele ginecologice pot fi confundate cu alte tipuri de disconfort pelvin. De exemplu, sângerarea rectală poate fi confundată eronat cu sângerarea vaginală în momente de panică. Pentru a elimina orice dubiu legat de sursa sângerării, este util să cunoașteți și modul în care se manifestă problemele din zonele adiacente, consultând informații despre consultul proctologic.
Diagnosticul
Diferența de localizare impune strategii de diagnostic diferite. Medicul ginecolog va folosi o abordare pe etape pentru a identifica exact tipul de polip.
Polipul cervical este, de regulă, vizibil la examenul cu speculul. Medicul vede o formațiune “care atârnă” din canalul colului. Pentru o vizualizare mai detaliată, se poate folosi colposcopul (un microscop special), care permite observarea vaselor de sânge ale polipului și a arhitecturii acestuia, ajutând la diferențierea lui de alte leziuni ale colului.
Ecografia transvaginală
Pentru polipii uterini, ecografia transvaginală este instrumentul de bază. Pe monitor, polipul apare ca o zonă mai densă în interiorul endometrului. Totuși, uneori ecografia simplă poate rata polipii mici. În aceste cazuri, se poate efectua o sonohisterografie (ecografie cu infuzie de soluție salină), care destinde cavitatea uterină și “pune în evidență” polipul, făcându-l ușor de observat.
Histeroscopia
Cea mai precisă metodă de diagnostic, atât pentru polipii cervicali cât și pentru cei uterini, este histeroscopia. Aceasta presupune introducerea unei camere video minuscole prin colul uterin. Metoda îi permite medicului să vadă cavitatea uterină în toată splendoarea ei și să identifice numărul, mărimea și localizarea exactă a polipilor. Dacă vă aflați în Satu Mare și aveți nevoie de o astfel de investigație de precizie, puteți opta pentru o programare de ginecologie în Satu Mare, unde medicii specialiști pot efectua aceste evaluări moderne.
Când trebuie scoși polipii? Riscuri și decizii medicale
Întrebarea pe care o pun toate pacientele este: “Este neapărat nevoie de operație?”. Răspunsul depinde de mai mulți factori: vârsta pacientei, simptomele prezente, mărimea polipului și dorința de a obține o sarcină.
De cele mai multe ori, polipii cervicali se scot în momentul diagnosticării. Procedura este extrem de simplă, se numește polipetomie și se poate face în cabinet, fără anestezie sau cu anestezie locală minimă. Polipul este “răsucit” sau tăiat la bază, iar sângerarea este oprită prin cauterizare. Deși riscul de cancer este sub 1% în cazul polipilor cervicali, trimiterea fragmentului la laborator pentru examenul histopatologic este obligatorie.
În cazul polipilor uterini, atitudinea este mai fermă, în special dacă polipul este mai mare de 1-1.5 cm sau dacă pacienta este simptomatică. Există câteva motive majore pentru care medicii recomandă scoaterea lor:
- Riscul de malignitate: Deși majoritatea sunt benigni, între 1% și 5% din polipii endometriali pot conține celule canceroase sau precanceroase, riscul crescând semnificativ după menopauză.
- Infertilitatea: Polipul uterin acționează uneori ca un “dispozitiv intrauterin” natural (sterilet), împiedicând implantarea embrionului sau crescând riscul de avort spontan.
- Calitatea vieții: Sângerările imprevizibile și abundente pot duce la anemie și pot limita activitățile zilnice.
Procedura de eliminare
Vestea bună pentru paciente este că epoca chiuretajului “orb” a apus. În trecut, polipii se scoteau prin chiuretaj abraziv, o metodă în care medicul răzuia pereții uterului fără a vedea exact unde este polipul. Această metodă avea o rată mare de eșec, polipul fiind adesea omis sau tăiat incomplet.
Astăzi, intervenția de elecție este histeroscopia operatorie. Sub vizualizare directă pe monitor, medicul introduce instrumente miniaturale și taie polipul exact de la bază (pedicul), fără a afecta restul endometrului sănătos. Este o procedură minim invazivă, care se face de obicei cu o sedare ușoară, iar pacienta pleacă acasă în aceeași zi, recuperarea fiind extrem de rapidă (24-48 de ore).
După orice intervenție ginecologică, este important să acordați atenție întregului sistem excretor și reproductiv, deoarece echilibrul pelvin este fragil. Uneori, simptomele urinare pot persista sau pot apărea post-procedural. În astfel de cazuri, o evaluare suplimentară poate fi utilă. Mai multe detalii despre sănătatea tractului urinar puteți citi în articolul despre cistoscopie și indicațiile acesteia.
Prevenția și monitorizarea
Din păcate, polipii au o rată de recidivă destul de mare, în special cei uterini, dacă balanța hormonală nu este corectată. Nu există o metodă 100% sigură de a preveni apariția lor, dar există strategii care reduc riscul.
Menținerea unei greutăți corporale sănătoase este esențială, deoarece țesutul adipos în exces produce estrogen suplimentar, alimentând creșterea mucoaselor. De asemenea, controalele ginecologice anuale care includ și o ecografie transvaginală permit depistarea polipilor când sunt încă mici și ușor de gestionat.
Pentru femeile care au avut deja polipi uterini recidivanți, medicul poate recomanda montarea unui sistem intrauterin cu eliberare de progesteron (sterilet hormonal), care menține endometrul subțire și previne regenerarea formațiunilor.
Concluzie
Diferența dintre polipii cervicali și cei uterini este, în primul rând, una de localizare și strategie terapeutică. În timp ce polipii cervicali sunt adesea iritanți și ușor de scos în cabinet, polipii uterini necesită o atenție sporită din cauza impactului asupra fertilității și a riscului oncologic mai ridicat în post-menopauză.
Indiferent de tipul de polip suspectat, cel mai important mesaj este acela că medicina modernă oferă soluții rapide, sigure și minim invazive. Nu ignorați sângerările anormale și nu amânați vizita la medic din teamă. Un diagnostic pus la timp prin histeroscopie vă poate scuti de complicații majore și vă poate reda confortul și siguranța în doar câteva zile. Sănătatea dumneavoastră ginecologică merită toată atenția, iar tehnologia de astăzi este aici pentru a vă face experiența medicală cât mai ușoară și eficientă.